В контакте с AI'm Doctor. Размышления перед монитором.
Поводом для написания настоящей статьи послужила запись в ВК-сообществе, приглашающая к участию в конкурсе на создание интеллектуальной системы поддержки принятия врачебных решений для формулировки заключительного клинического диагноза. То есть, речь идёт о создании СППР в дифдиагностике, причём пространство диагностического поиска охватывает семь состояний, шесть из которых относятся к конкретным заболеваниям, а седьмое – ко всему остальному. При строгом подходе к чтению условий конкурса оказывается, что требуется формулировать ещё и сопутствующий диагноз, который может быть любым. Иначе говоря, требование постановки сопутствующего диагноза расширяет пространство поиска до нескольких тысяч состояний. Однако, обсуждение данного обстоятельства выходит далеко за рамки настоящей публикации, и, возможно, будет проведено отдельно.
Настоящая статья первоначально задумывалась, как комментарий к записи в тематическом сообществе, но это оказалось невозможным вследствие жёстких ограничений на длину комментариев. Поскольку и содержание промо-записи в сообществе, и содержание статьи имеют значение не только для организаторов и участников конкурса, но и для развития отрасли в целом, дискуссию было решено перенести на экспертную площадку НАМИ.
Итак, в записи сообщества акценты расставлены таким образом,
когда изначальная цель конкурса оказалась под угрозой выхолащивания. Ключевая
цитата записи – «разработчикам придётся объединить свои компетенции в области
машинного обучения, обработки естественного языка и работы с
неструктурированными данными». А как же компетенции в области представления
медицинских знаний, относящиеся к собственно предмету конкурса, т.е.
дифференциальной диагностике? В существующей формулировке перечислено всё,
кроме самого главного. Главное то ли забыто, то ли заменено второстепенным, а результат
становится жертвой процесса. Конкурс позиционируется, как медицинский, а не
лингвистический, но на первый план выведена обработка естественного языка. Такая,
ошибочная или случайная, расстановка приоритетов может, как минимум,
дезориентировать недостаточно опытных участников. В этой ситуации, учитывая
контекст записи сообщества в ВК, будет полезным остановиться на том, каким
образом практические врачи устанавливают диагноз в ходе
лечебно-диагностического процесса медицинской организации. Что такое клинический диагноз, какова его цель и структура, и почему для формулировки клинического диагноза недостаточно использования кодов МКБ-10, доступным образом изложено в учебном пособии.
Нужно чётко понимать, что проблема диагностических ошибок врачей, о которой говорится в первом абзаце, никак не связана с обработкой текстов, а неструктурированный текст мы вынуждены обрабатывать только из-за отсутствия качественных входных данных для СППР и дефектов в формировании CDA-документов медицинскими организациями. Более того, в практически используемой СППР по дифференциальной диагностике вообще трудно представить себе роль и место модуля формализации неструктурированного текста. Это достаточно ясно следует из того, когда и в каких условиях врач принимает решение о диагнозе.
В условиях стационара врач имеет дело с направительным диагнозом другой медицинской организации, если госпитализация плановая, с диагнозом скорой помощи, если пациент доставлен в ПДО соответствующей службой, и с жалобами пациента в случае самообращения в стационар. И то, и другое, и третье задаёт врачу стационара направление диагностического поиска для постановки т.н. «диагноза при поступлении», необходимого для принятия решения о госпитализации и её параметрах. Клинический диагноз впервые выставляется, когда пациент уже какое-то время находится на койке в клиническом отделении, и поэтому для него предусмотрен обязательный атрибут – дата установления. В поликлинике клинический диагноз может быть выставлен и при первом посещении. В любом случае, и диагноз при поступлении, и клинические диагнозы в стационаре и в поликлинике требуют актуальных данных, источником, либо регистратором которых может быть только врач, оказывающий медицинскую помощь в рамках текущего случая.
Предметом конкурса объявлена постановка клинического диагноза, поэтому и организаторам, и участникам важно понимать, что клинический диагноз не формулируется без учёта объективных данных, полученных лечащим врачом в ходе лично проведённых осмотров, а также диагностических исследований, лично назначаемых лечащим врачом. Лечащий врач, как ответственное за формулировку клинического диагноза лицо, в обязательном порядке вносит полученные им данные в историю болезни – бумажную, либо электронную. Ретроспективные данные, с которыми пациент появился в медицинской организации, часто могут быть исходно неструктурированными, но при этом они вручную вносятся в историю болезни. В случае бумажного ведения истории болезни ручное внесение ретроспективных данных – это в буквальном смысле приклеивание маленьких бланков к большим. Понятно, что при бумажном ведении истории данные на вход СППР могут поступить только в ручном диалоговом режиме, и при этом не существует никаких препятствий тому, чтобы заранее структурировать диалог с врачом таким образом, чтобы в систему вводились уже формализованные данные, пригодные для немедленной машинной обработки. В условиях электронного документооборота СППР принимает на вход данные, ранее введённые в ту подсистему МИС, которая исторически именовалась «электронной историей болезни», затем «клинической информационной системой», а сейчас известна, как система ведения ЭМК, или просто ЭМК. Для практически используемой СППР не может быть другого источника входных данных, кроме ЭМК. Это связано с тем, что независимо от возможностей СППР, врачи никогда не соглашаются на отдельный ввод данных в неё.
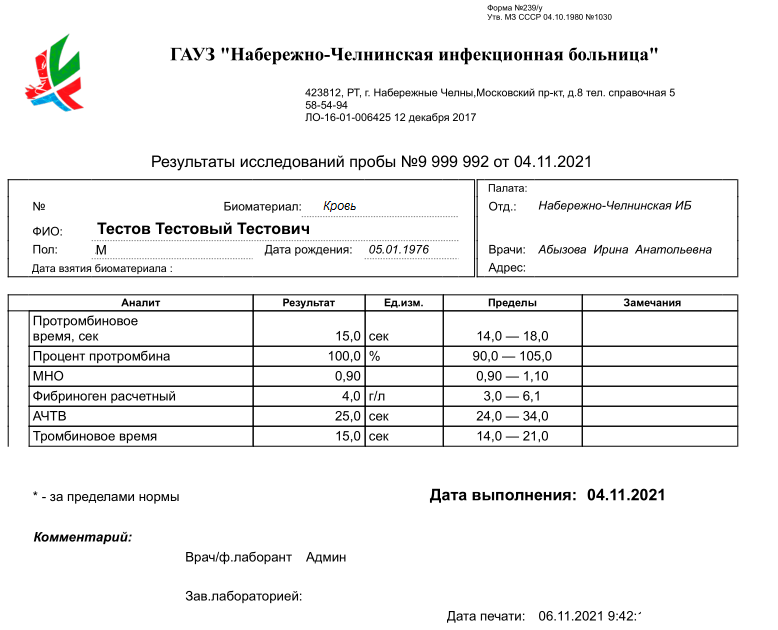
Протокол первичного осмотра, о котором говорилось выше, всегда содержит разделы жалоб, анамнеза, объективного осмотра, клинического диагноза, и назначений. В последнем разделе назначения могут быть диагностическими и лечебными. Лечебные назначения включают режим, диету, лекарственные средства, процедуры и вмешательства. Именно ради адекватных лечебных назначений врач ставит клинический диагноз, и именно поэтому при постановке клинического диагноза он может нуждаться в поддержке СППР. Об итерационном характере постановки клинического диагноза, отношении диагностических и лечебных мероприятий любопытные могут почитать здесь. На выходе диагностическая СППР в качестве предлагаемого решения может выдавать не только формулировку клинического диагноза, но и диагностические рекомендации, которые следует выполнить для уточнения диагноза. Поскольку постановка клинического диагноза – итерационный процесс, то обмен данными между ЭМК и СППР в общем случае многократен. Со стороны ЭМК на вход СППР повторно принимаются текущие данные осмотров, лабораторных и инструментальных исследований, со стороны СППР – рекомендации назначений и формулировки клинического диагноза. Источником данных осмотра для ЭМК является лечащий врач, источником данных лабораторных исследований – ЛИС, источником данных инструментальных исследований – РИС/PACS, включающая модуль функциональной диагностики.
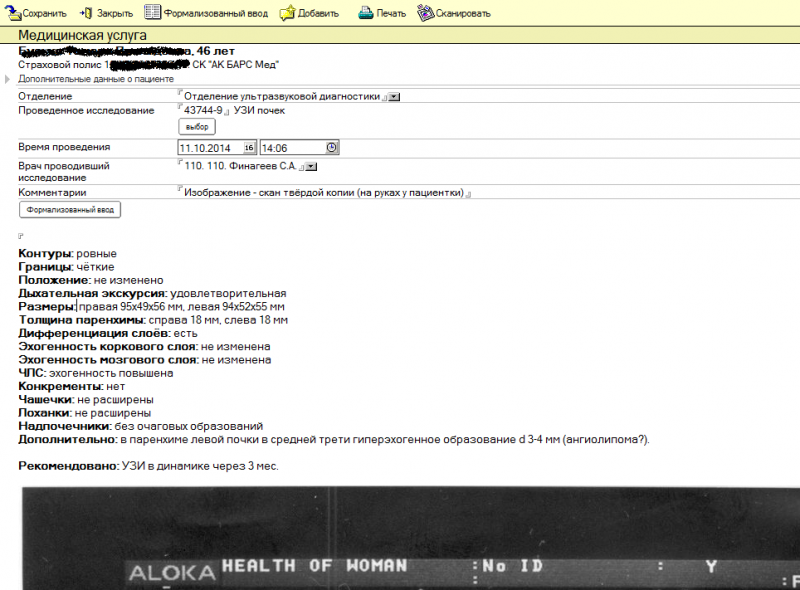
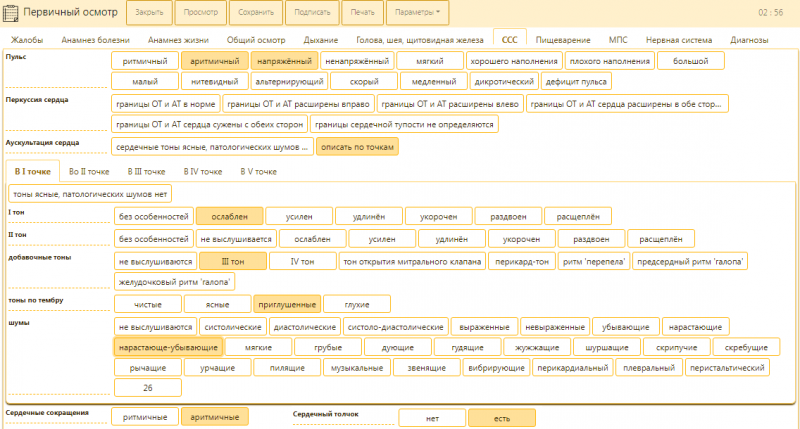
Инструментальные данные структурируются на этапе протоколирования исследования средствами РИС/PACS, лабораторные данные – на этапе непосредственно выполнения анализа. В ЭМК они попадают уже в структурированном виде (илл. 1,2). Жалобы, анамнез, данные осмотров структурируются врачом в ходе работы с ЭМК (илл. 3). Таким образом, единственным гипотетическим источником неструктурированных данных, которые могут попасть в систему ведения ЭМК и потребовать искусственной формализации перед передачей в СППР, может оказаться только сама система ведения ЭМК – в случае, если она не предоставляет врачу инструментов для формализованного ввода клинических данных.
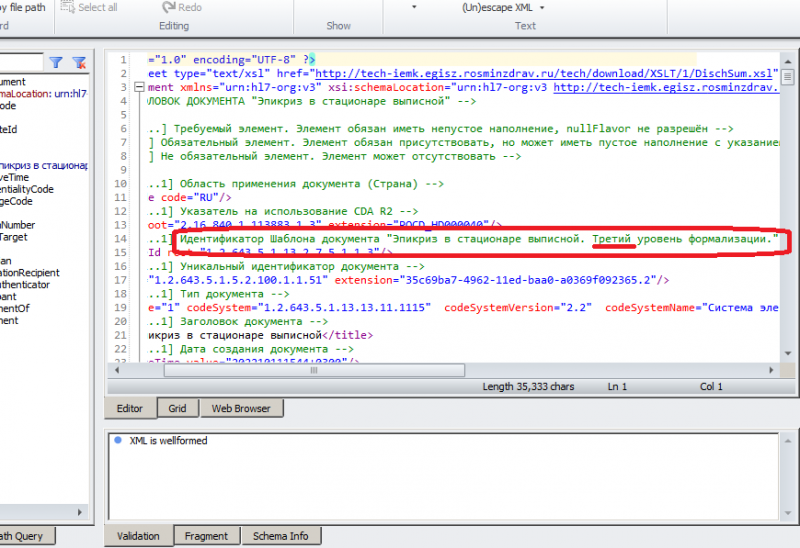
На данный момент имеет место ситуация, когда организаторами конкурса в качестве источника входных данных для СППР официально определены CDA-документы третьего уровня формализации (илл. 4). Третий уровень формализации в CDA означает, что медицинские термины в клиническом документе закодированы для машинной обработки (см. разделы 5.1.2.2 и 5.2.3 ГОСТ Р ISO 27932-2015; обязанности автора CDA-документа по формализации данных изложены в разделе 5.1.3.2).
Когда в предоставляемых организатором конкурса CDA-документах 3-го уровня формализации оказываются неструктурированные данные, это указывает только на то, что в медицинских организациях, предоставивших примеры, не разобрались в требованиях отраслевого стандарта, либо допустили критические ошибки в его реализации. В этой связи позволю себе процитировать одно из установочных положений стандарта – «Долгосрочной целью CDA и других спецификаций семейства стандартов <HL7> V3 является постепенное достижение всё большей и большей семантической интероперабельности, которую можно определить, как способность двух приложений совместно использовать данные без предварительных доработок, так, чтобы компоненты каждого приложения, отвечающие за поддержку принятия решений, могли продолжать надёжную работу с полученными данными». Целесообразно ли разработчикам прорывных решений ориентироваться на проектные дефекты смежников, является вопросом риторическим.
В действительности проблемы структурирования медицинских данных в интересах использования медицинских СППР и BI-систем существуют, но совсем на другом уровне и с другими методами их решения.
Первая проблема – необходимость построить оптимальные
модели формализации обязательных разделов истории болезни для всех видов
медицинских организаций и всех специальностей. Особенно сложной для реализации
оказывается формализация жалоб. Место работы этих моделей – система ведения
ЭМК, цель – обеспечение быстрого, структурированного и полного ввода первичных
медицинских данных в клинические документы. Вложение ресурсов, в т.ч. и
ресурсов разработчиков ИИ, в обеспечение структурированного ввода медицинских
данных, является куда более эффективным и перспективным занятием, чем
дорогостоящие попытки автоматически структурировать свободные тексты в реальном
времени. Это простым образом следует из закона кибернетики, в соответствии с
которым при получении одного и того же количества информации обработка плохого
сигнала обходится дороже, чем обеспечение отправки и приёма хорошего. Иначе говоря,
вложения в источник данных всегда эффективнее вложений в приёмники. Ещё одним
частным случаем действия этого закона в сфере медицинских ИТ является,
например, то, что вложения в обработку диагностических изображений низкого
качества всегда дороже, чем вложения в формирование изображений высокого
качества. Разумеется, в медицине накоплены огромные массивы неструктурированных
данных, и интеллектуальная обработка текстов с целью их структуризации
заслуживает поддержки, но речь при этом должна идти только об унаследованных,
но никак не вновь создаваемых текстах. Во всяком случае, при постановке
клинического диагноза для унаследованных текстов места нет. Вся необходимая для
постановки диагноза информация из унаследованных текстов должна быть
заблаговременно перенесена в голову врача и базу знаний СППР. Показателен в этом плане провальный опыт IBM, вложившей чудовищные средства в систему ИИ Watson, главной возможностью которой считалась способность понимать естественный язык и применять его в медицине для решения текущих лечебно-диагностических задач.
Вторая проблема связана с тем, что для дифференциальной диагностики решающее значение могут иметь симптомы и признаки, в наличии которых врач не уверен. На конкретных клинических примерах ранее это было показано здесь. Таким образом, в ходе работы СППР может потребоваться информация о мере уверенности врача в наличии или отсутствии того или иного признака или о мере доверия к значению конкретного показателя. Интерфейсы современных систем ведения ЭМК в общем случае не приспособлены к вводу соответствующей информации – это потребовало бы реализации дополнительных элементов ввода для заранее неопределённого множества полей и, как следствие, к значительному увеличению времени заполнения клинического документа. Проблема может решаться разными способами в большом количестве частных случаев, но на сегодняшний день не имеет готового системного решения. Она может служить объектом перспективного вложения средств, в том числе в рамках технологических конкурсов.
Подводя итог, можно сказать, что цифровая трансформация медицины в части создания и внедрения инновационных продуктов, требует предварительного технологического и организационного решения задач на более низких уровнях. При организации технологических конкурсов организаторам важно своевременно получать необходимую по объёму и содержанию научно-методическую и экспертную поддержку, с тем, чтобы избегать в первую очередь проектных ошибок. Впрочем, ни одно большое и важное дело не обходится без ошибок, а само направление усилий организаторов достойно всяческого поощрения.
Ссылки по теме
Почему IBM Watson Health никогда не сможет выполнить свои обещания
Руководителю ЛПУ о возможностях, ограничениях и принципах выбора СППВР
Как очертить сферу применения ИИ в медицине
"Нам подбрасывают". Не путаем мелкое с мягким.
Зачем США понадобилась клиническая модификация МКБ-10